La investigación en los servicios médicos no es solo una opción, sino una necesidad imperante para el avance de la medicina moderna. Es el motor que impulsa la innovación, permitiendo descubrir nuevas formas de diagnosticar, tratar y prevenir enfermedades, y, en última instancia, mejorando significativamente la calidad de vida de los pacientes. En este artículo, exploraremos cómo se lleva a cabo la investigación en nuestro entorno, sus innumerables beneficios, y los aspectos éticos y regulatorios clave que la rigen en España.
La investigación clínica en servicios médicos: motor de innovación y mejora en la atención al paciente.
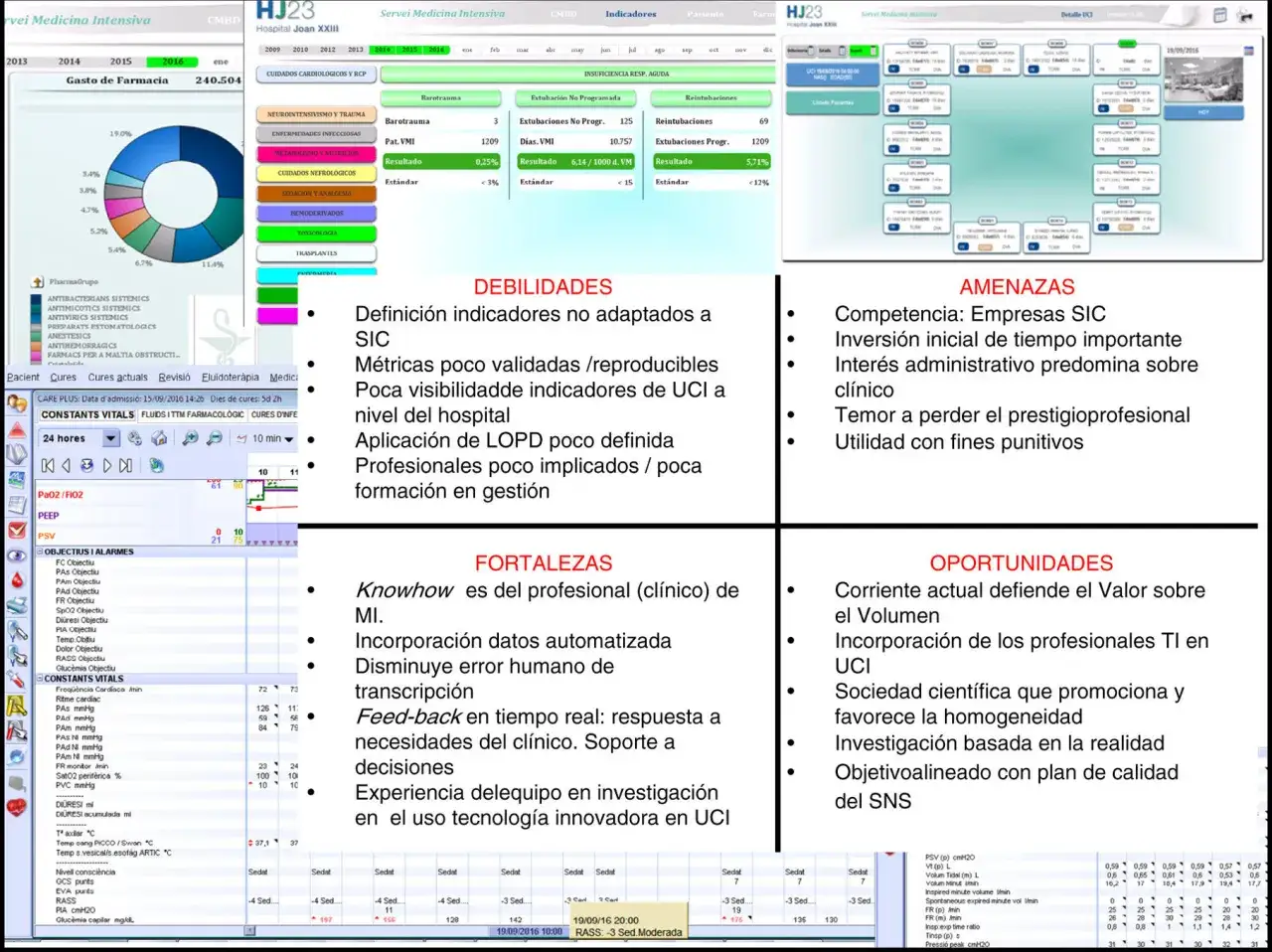
- La investigación clínica es un pilar fundamental del Sistema Nacional de Salud (SNS) español, impulsando la innovación.
- La financiación es mixta, con fondos públicos (ISCIII) y privados (industria), destacando la investigación traslacional.
- Tecnologías como el Big Data y la Inteligencia Artificial están transformando la personalización de tratamientos.
- Un marco regulatorio estricto (UE, AEMPS) y la aprobación ética (CEIm) son imprescindibles para cada estudio.
- Los pacientes se benefician de acceso a tratamientos innovadores y un seguimiento médico exhaustivo.
- Los principales retos incluyen la burocracia, la financiación y la disponibilidad de tiempo del personal clínico.
La investigación: motor de la medicina moderna y sus beneficios
La diferencia fundamental entre asistencia e investigación clínica
Es crucial entender que la asistencia médica rutinaria y la investigación clínica, aunque interconectadas, son fundamentalmente distintas. La asistencia médica se basa en la aplicación de conocimientos y protocolos ya establecidos para diagnosticar, tratar y gestionar la salud de los pacientes. Su objetivo principal es el beneficio directo e inmediato del individuo. Por otro lado, la investigación clínica se adentra en lo desconocido; busca generar nuevo conocimiento, probar hipótesis y desarrollar tratamientos o diagnósticos innovadores. Implica a menudo un grado de incertidumbre y su meta es el avance del conocimiento médico para el beneficio de la sociedad en su conjunto, aunque también pueda ofrecer beneficios directos a los participantes.Más allá de la cura: Los beneficios tangibles para pacientes y hospitales
La integración de la investigación en los servicios médicos genera una cascada de beneficios que trascienden la mera búsqueda de una cura. Desde mi experiencia, he visto cómo transforma tanto la atención individual como la institución en su totalidad:
-
Para los pacientes:
- Acceso a tratamientos innovadores: Participar en estudios clínicos puede ofrecer a los pacientes la oportunidad de acceder a terapias y medicamentos experimentales que aún no están disponibles en el mercado. Esto es especialmente valioso para enfermedades raras o condiciones para las que las opciones de tratamiento actuales son limitadas.
- Seguimiento médico más exhaustivo: Los participantes en ensayos clínicos suelen recibir un seguimiento médico mucho más intensivo y detallado que el que se ofrece en la práctica clínica habitual. Esto incluye pruebas diagnósticas frecuentes, consultas especializadas y una atención personalizada.
- Contribución al avance científico: Los pacientes tienen la satisfacción de saber que su participación está contribuyendo directamente al progreso de la medicina, ayudando a futuras generaciones y a la comprensión de enfermedades complejas.
-
Para los hospitales o servicios médicos:
- Prestigio y reconocimiento: Un servicio médico activo en investigación gana prestigio a nivel nacional e internacional, atrayendo a pacientes y profesionales de alto nivel.
- Mejora de la calidad asistencial: La cultura de investigación fomenta una mentalidad crítica y basada en la evidencia, lo que eleva la calidad general de la atención al paciente.
- Atracción y retención de talento: Los profesionales sanitarios buscan entornos donde puedan desarrollarse y contribuir al conocimiento. La investigación es un imán para el talento.
- Mejor asignación de recursos: La investigación puede identificar tratamientos más eficientes o diagnósticos más precisos, optimizando el uso de recursos sanitarios.
- Contribución a la salud pública: Los hallazgos de la investigación pueden influir en las políticas de salud pública, mejorando la prevención y el manejo de enfermedades a gran escala.
El panorama actual de la investigación en los servicios médicos de España
En España, la investigación clínica es un pilar fundamental del Sistema Nacional de Salud (SNS), impulsando la innovación y la mejora continua en la atención al paciente. Los hospitales universitarios son, tradicionalmente, los principales centros de esta actividad, pero es gratificante observar cómo cada vez más hospitales comarcales y centros de atención primaria se suman a esta dinámica. Esto democratiza la investigación y la acerca a un espectro más amplio de la población. La financiación es un modelo mixto, con una importante contribución de fondos públicos, principalmente a través del Instituto de Salud Carlos III (ISCIII) y proyectos europeos, complementada por la inversión privada de la industria farmacéutica y tecnológica. Una tendencia clave que observo es la creciente importancia de la "investigación traslacional". Esta busca acortar la brecha entre la investigación básica, que se realiza en el laboratorio, y su aplicación clínica directa en el paciente. Además, el análisis de grandes volúmenes de datos (Big Data) y la Inteligencia Artificial están revolucionando la forma de investigar, permitiendo identificar patrones, predecir respuestas y, en última instancia, personalizar tratamientos con una precisión sin precedentes a través de la Medicina de Precisión.Cómo iniciar un proyecto de investigación en tu servicio médico
El equipo humano: ¿Quiénes son los actores clave en un proyecto de investigación?
Iniciar un proyecto de investigación requiere un equipo multidisciplinar, cada miembro con un rol específico y fundamental para el éxito del estudio:- Investigador Principal (IP): Es el líder del proyecto, responsable de su diseño, ejecución, supervisión general, cumplimiento ético y regulatorio, y de la integridad de los datos. Recae sobre él la máxima responsabilidad.
- Co-investigadores: Médicos u otros profesionales sanitarios que colaboran activamente en el diseño, la recogida de datos, el seguimiento de pacientes y el análisis de resultados.
- Personal de enfermería de investigación: Su rol es cada vez más activo y crucial. Se encargan de la coordinación del estudio, la gestión de la logística, la administración de tratamientos, la recogida de muestras, la educación y el seguimiento de los pacientes, y la documentación de los datos.
- Estadísticos: Expertos en biometría y análisis de datos. Son fundamentales desde la fase de diseño, ayudando a determinar el tamaño muestral, la metodología estadística y la interpretación de los resultados.
- Gestores de datos (Data Managers): Responsables de la creación y mantenimiento de bases de datos, la entrada de datos, la verificación de su calidad y la resolución de discrepancias.
- Personal de laboratorio: Si el estudio implica análisis de muestras biológicas, son esenciales para su procesamiento y análisis.
De la idea a la hipótesis: Definiendo una pregunta de investigación relevante
Todo proyecto de investigación nace de una idea, pero para que sea viable y genere conocimiento útil, esa idea debe transformarse en una pregunta de investigación clara y bien definida. Este es, a mi juicio, el paso más crítico. Una buena pregunta debe ser SMART: Specífica, Medible, Alcanzable, Relevante y con un tiempo definido (Timely). Por ejemplo, en lugar de "quiero estudiar la diabetes", una pregunta SMART sería: "¿Es la terapia X más efectiva que la terapia Y para reducir los niveles de HbA1c en pacientes con diabetes tipo 2 en los próximos seis meses?". Es vital realizar una exhaustiva revisión bibliográfica para asegurar que la pregunta no ha sido ya respondida y que realmente aborda una laguna en el conocimiento existente, lo que justifica el esfuerzo y los recursos que se invertirán.
Infraestructura y recursos: Lo que realmente necesitas para empezar
Para que un servicio médico pueda iniciar una línea de investigación, se requiere una base sólida de recursos e infraestructura. No se trata solo de la voluntad, sino de la capacidad real para llevarla a cabo:
- Personal cualificado y con tiempo dedicado: Es indispensable contar con profesionales (médicos, enfermeros, técnicos) que no solo tengan la formación y el interés, sino también el tiempo asignado dentro de su jornada laboral para dedicarse a las tareas de investigación, más allá de sus responsabilidades asistenciales.
- Espacio y equipamiento adecuados: Se necesita un espacio físico para reuniones de equipo, almacenamiento seguro de documentación, y, si aplica, un laboratorio o área específica para el procesamiento de muestras. El equipamiento debe ser el necesario para la recogida y análisis de datos.
- Acceso ético a datos de pacientes: Esto implica tener la capacidad de acceder a la historia clínica electrónica o a bases de datos de forma segura y confidencial, siempre respetando la normativa de protección de datos y con las aprobaciones éticas pertinentes.
- Financiación inicial: Aunque sea modesta, se requiere una financiación para cubrir los costes iniciales del proyecto, como material fungible, software, formación, o incluso una parte del tiempo del personal.
- Soporte administrativo y metodológico: Contar con el apoyo de una unidad de investigación o de un metodólogo/estadístico desde el principio puede marcar una gran diferencia en la calidad y viabilidad del proyecto.
El camino de la investigación: fases clave y metodología
Diseño del estudio: Eligiendo el enfoque correcto (ensayos clínicos, estudios observacionales)
El diseño del estudio es la "arquitectura" de la investigación, y su elección es fundamental para responder a la pregunta de investigación de manera válida y fiable. En esencia, diferenciamos entre estudios donde hay una intervención por parte del investigador (experimentales) y aquellos donde solo se observa (observacionales).
-
Estudios experimentales (Ensayos Clínicos):
- Propósito: Evaluar la eficacia y seguridad de una intervención (un nuevo fármaco, una técnica quirúrgica, una estrategia educativa) comparándola con un placebo o un tratamiento estándar. Son el "estándar de oro" para establecer causalidad.
- Características: Implican la asignación aleatoria de participantes a diferentes grupos (intervención vs. control), y a menudo son ciegos (ni el paciente ni el investigador saben qué tratamiento recibe cada uno).
-
Estudios observacionales:
- Propósito: Describir la ocurrencia de una enfermedad, identificar factores de riesgo, o estudiar la historia natural de una condición. No hay intervención por parte del investigador.
-
Tipos principales:
- Estudios de Cohortes: Se sigue a un grupo de individuos a lo largo del tiempo para ver quién desarrolla una enfermedad y qué factores están asociados.
- Estudios de Casos y Controles: Se comparan individuos con una enfermedad (casos) con individuos sin ella (controles) para identificar exposiciones pasadas.
- Estudios Descriptivos (Transversales): Describen la prevalencia de una enfermedad o característica en un momento dado en una población.
El protocolo de investigación: La piedra angular de cualquier estudio riguroso
El protocolo de investigación es, en mi opinión, el documento más importante de cualquier estudio. Es un plan detallado y exhaustivo que describe de forma pormenorizada los objetivos, el diseño, la metodología, las consideraciones estadísticas, los aspectos organizativos y éticos del estudio. Su función principal es garantizar el rigor científico, la reproducibilidad y la conducta ética de la investigación. Es como el mapa de carreteras que guía al equipo de investigación desde el inicio hasta la conclusión del proyecto, asegurando que todos los pasos se realicen de manera consistente y estandarizada.
Redacción, estructura y elementos indispensables del protocolo
Un protocolo de investigación completo y bien estructurado debe incluir, como mínimo, los siguientes elementos:
- Título del estudio: Claro, conciso y descriptivo.
- Antecedentes y justificación: Revisión de la literatura existente, identificación de la laguna de conocimiento y explicación de por qué este estudio es necesario y relevante.
- Hipótesis y objetivos: La hipótesis principal a probar y los objetivos específicos (primarios y secundarios) que el estudio pretende alcanzar.
- Diseño del estudio: Tipo de estudio (ensayo clínico, cohorte, etc.), duración, fases, y cómo se controlarán los sesgos.
- Población de estudio: Criterios de inclusión y exclusión de los participantes, y el método de reclutamiento.
- Variables del estudio: Definición de las variables principales (resultado) y secundarias, así como las variables de exposición y confusión.
- Recogida de datos: Descripción detallada de cómo, cuándo y por quién se recogerán los datos (cuestionarios, mediciones, muestras biológicas).
- Análisis estadístico: Plan detallado para el análisis de los datos, incluyendo el tamaño muestral, los métodos estadísticos a utilizar y cómo se abordarán los datos perdidos.
- Consideraciones éticas: Cómo se garantizará la protección de los derechos y el bienestar de los participantes (consentimiento informado, confidencialidad, aprobación CEIm).
- Calendario del estudio: Cronograma de las diferentes fases del proyecto.
- Presupuesto y financiación: Detalle de los costes y las fuentes de financiación.
- Referencias bibliográficas: Lista de las fuentes citadas en el protocolo.
Ética en la investigación: protegiendo al paciente
El papel crucial de los Comités de Ética de la Investigación (CEIm)
Los Comités de Ética de la Investigación con medicamentos (CEIm) son, sin lugar a dudas, la piedra angular de la protección del paciente en cualquier estudio. Son órganos independientes, multidisciplinares, compuestos por profesionales de la salud, juristas y legos, cuya función principal es salvaguardar los derechos, la seguridad y el bienestar de los participantes en la investigación. Su aprobación es un requisito legal y ético obligatorio para toda investigación que involucre seres humanos, especialmente en el ámbito de los medicamentos. Evalúan meticulosamente el protocolo del estudio, el consentimiento informado, la cualificación del equipo investigador y la relación riesgo-beneficio, asegurándose de que los posibles beneficios justifiquen cualquier riesgo potencial para los participantes.
El Consentimiento Informado: Más que una firma, un proceso de confianza
El Consentimiento Informado es mucho más que un simple documento que el paciente firma; es un proceso continuo y dinámico de comunicación y confianza entre el investigador y el potencial participante. Este proceso implica proporcionar al individuo una información exhaustiva y comprensible sobre el propósito del estudio, los procedimientos a los que será sometido, los posibles riesgos y beneficios, las alternativas de tratamiento disponibles y, crucialmente, su derecho a retirarse del estudio en cualquier momento sin que ello afecte su atención médica habitual. Mi experiencia me dice que este proceso debe ser bidireccional, permitiendo al paciente hacer preguntas y resolver todas sus dudas antes de tomar una decisión libre y voluntaria.
Protección de datos y confidencialidad en la era del Big Data sanitario
En la era del Big Data sanitario, donde se manejan volúmenes ingentes de información sensible de los pacientes, la protección de datos y la confidencialidad han adquirido una importancia crítica. Las regulaciones como el Reglamento General de Protección de Datos (GDPR) en Europa y la Ley Orgánica de Protección de Datos Personales y garantía de los derechos digitales (LOPDGDD) en España, establecen marcos estrictos para el tratamiento de esta información. En investigación, esto se traduce en la necesidad de implementar medidas robustas para anonimizar o pseudonimizar los datos de los participantes, garantizando que su identidad no pueda ser revelada. Es una responsabilidad ineludible del equipo investigador asegurar que toda la información se maneje con la máxima seguridad y respeto a la privacidad.
Marco legal: regulaciones clave de la investigación en España
La AEMPS y su rol en la autorización de ensayos clínicos
En España, la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) desempeña un papel fundamental y central en la regulación y autorización de ensayos clínicos con medicamentos y productos sanitarios. Es el organismo encargado de evaluar y autorizar, desde un punto de vista científico y técnico, la viabilidad de estos estudios antes de que puedan comenzar. Su función no se limita a la aprobación inicial, sino que también supervisa el desarrollo de los ensayos para asegurar el cumplimiento de la normativa vigente, la seguridad de los participantes y la integridad de los datos. La AEMPS es la garantía de que los estudios se realizan con los más altos estándares de calidad y rigor.
Normativa europea y su impacto en la investigación nacional
La investigación clínica en España está profundamente influenciada por la legislación europea, buscando armonizar y agilizar los procesos en todos los estados miembros. El Reglamento (UE) n.º 536/2014 sobre ensayos clínicos, que entró plenamente en vigor en 2022, ha sido un cambio de paradigma. Este reglamento establece un marco regulatorio único para la autorización y supervisión de ensayos clínicos en la Unión Europea, simplificando los procedimientos de solicitud y evaluación. Su objetivo es fomentar la investigación en Europa, garantizando al mismo tiempo un alto nivel de protección para los participantes. Esto ha tenido un impacto directo en la investigación nacional, exigiendo una adaptación de los procesos y una mayor coordinación a nivel transnacional.Responsabilidades legales del investigador principal y del promotor
En el ámbito de la investigación clínica, las responsabilidades legales están claramente delimitadas para garantizar la seguridad y la calidad del estudio:
-
Responsabilidades del Investigador Principal (IP):
- Adherencia al protocolo: Asegurar que el estudio se lleva a cabo estrictamente de acuerdo con el protocolo aprobado por el CEIm y la AEMPS.
- Seguridad del paciente: Velar por la seguridad, los derechos y el bienestar de todos los participantes, informando de cualquier evento adverso grave.
- Integridad de los datos: Garantizar la exactitud, completitud y fiabilidad de los datos recogidos.
- Supervisión del equipo: Asegurar que todo el personal del estudio está cualificado y formado para las tareas asignadas.
- Comunicación: Mantener una comunicación fluida con el CEIm, la AEMPS y el promotor.
-
Responsabilidades del Promotor:
- Gestión general del estudio: Es la persona o entidad que inicia, gestiona o financia el ensayo clínico.
- Financiación: Asegurar los recursos económicos necesarios para la realización del estudio.
- Cumplimiento normativo: Garantizar que el estudio cumple con todas las regulaciones aplicables (GCP, normativa ética y legal).
- Seguro y compensación: Proporcionar un seguro para los participantes en caso de daños relacionados con el estudio.
- Monitorización y auditoría: Establecer sistemas para monitorizar el progreso del estudio y asegurar la calidad de los datos.
Financiación de la investigación: cómo obtener recursos
Fondos públicos: El Instituto de Salud Carlos III y las convocatorias competitivas
En España, el Instituto de Salud Carlos III (ISCIII) es el principal organismo financiador de la investigación biomédica y sanitaria de carácter público. A través de sus diversas convocatorias competitivas, como los Proyectos de Investigación en Salud (FIS), las Ayudas a la Investigación Clínica Independiente o los programas de intensificación de la actividad investigadora, el ISCIII distribuye fondos a proyectos de excelencia. Los investigadores deben presentar propuestas detalladas y rigurosas, que son evaluadas por expertos externos. Obtener financiación del ISCIII no solo proporciona los recursos necesarios, sino que también confiere un sello de calidad y relevancia científica al proyecto.
Colaboración con la industria: Sinergias entre hospitales y sector privado
La colaboración con la industria farmacéutica y tecnológica es una fuente de financiación crucial y, a menudo, la más sustancial para muchos proyectos de investigación, especialmente para los ensayos clínicos con medicamentos o productos sanitarios. Esta sinergia entre hospitales y el sector privado ofrece beneficios mutuos: la industria obtiene datos valiosos para el desarrollo de nuevos productos, mientras que los servicios médicos acceden a financiación, recursos tecnológicos avanzados y la experiencia de grandes equipos. Es fundamental que estos acuerdos se establezcan con total transparencia y bajo estrictos códigos éticos para evitar conflictos de interés y garantizar la independencia científica de los investigadores.
El mecenazgo y las fundaciones como motor de proyectos específicos
Más allá de los fondos públicos y la industria, el mecenazgo y las fundaciones sin ánimo de lucro juegan un papel cada vez más relevante en la financiación de la investigación. Las donaciones filantrópicas de individuos o empresas, así como los fondos gestionados por fundaciones dedicadas a enfermedades específicas (cáncer, Alzheimer, enfermedades raras), pueden ser un motor vital para proyectos de nicho, investigaciones exploratorias o estudios que, por su naturaleza, no encajan fácilmente en las convocatorias tradicionales. Estas fuentes de financiación suelen ser más flexibles y permiten a los investigadores abordar preguntas innovadoras que quizás no tendrían cabida en otros esquemas.
El futuro de la investigación clínica: desafíos y oportunidades
Superando las barreras: Burocracia, falta de tiempo y financiación
La investigación clínica en España, a pesar de su vitalidad, no está exenta de desafíos significativos. He observado que la burocracia excesiva es una barrera constante, con procesos administrativos complejos y largos que pueden retrasar el inicio de los estudios. Otro reto importante es la financiación insuficiente en comparación con la demanda y el potencial de investigación, lo que obliga a los equipos a competir ferozmente por recursos limitados. Además, la falta de tiempo del personal clínico, sobrecargado con la asistencia, dificulta su implicación activa en proyectos de investigación. Finalmente, la captación de pacientes para ciertos estudios también puede ser un obstáculo. Para superar estas barreras, se necesitan políticas que simplifiquen los trámites, un aumento de la inversión pública y privada, y modelos organizativos que permitan al personal asistencial dedicar parte de su jornada a la investigación, reconociendo esta labor como parte esencial de su desarrollo profesional.
Medicina de precisión y terapia personalizada: El horizonte de la investigación
La medicina de precisión y la terapia personalizada representan, a mi entender, el horizonte más prometedor de la investigación clínica. Este enfoque busca adaptar los tratamientos y las estrategias de prevención basándose en las características individuales de cada paciente, incluyendo su genética, estilo de vida y entorno. La investigación actual se centra en identificar biomarcadores que permitan predecir la respuesta a fármacos, desarrollar terapias dirigidas a mutaciones específicas y diseñar planes de tratamiento que sean únicos para cada persona. Es un cambio de paradigma que promete una atención médica mucho más efectiva y con menos efectos secundarios, optimizando los resultados para cada individuo.
El impacto de la Inteligencia Artificial en el análisis de datos clínicos
El papel transformador de la Inteligencia Artificial (IA) y el Big Data en la investigación es incuestionable y ya lo estamos viviendo. Estas tecnologías están revolucionando la forma en que analizamos y comprendemos los datos clínicos. La IA permite la identificación de patrones complejos en grandes volúmenes de información que serían imposibles de detectar para el ojo humano, desde la predicción de la progresión de enfermedades hasta la optimización de la selección de pacientes para ensayos clínicos. Esto conduce a un análisis de datos más eficiente, rápido y preciso, acelerando el descubrimiento de nuevos conocimientos y el desarrollo de tratamientos innovadores. Sin duda, la IA no solo optimiza la investigación actual, sino que abre puertas a preguntas y metodologías que antes eran impensables.
